
12月外科診療日のお知らせ


宮城県塩竈市本町8-2 皆川歯科医院

ご無沙汰しております、副院長です!
更新がとてつもなく遅れてしまい、申し訳ありません。気づけば暦の上ではもう冬になってしまいました。私はとにかく寒いのが苦手です。お洒落に気を遣わなくていい世界であれば、北極用のダウンのつなぎで外を歩きたいくらいです。
寒いといえば、季節の変わり目の今、風邪で予約をキャンセルされる患者さんが少し増えました。毎年「今年の風邪は長引くなぁ」と言っているような気がしますが、風邪をこじらせて肺炎などにならないようお気をつけ下さい。
というわけで今回は「肺炎」のお話です。

とっても怖い誤嚥性肺炎
「誤嚥性肺炎」という言葉をどこかで耳にしたことあるいは、目にしたことがあるかと思います。厚生労働省によると
「本来気管に入ってはいけない物が気管に入り(誤嚥)、そのために生じた肺炎」
を誤嚥性肺炎と説明しています。
老化や脳血管障害の後遺症などで、飲み込む機能(嚥下機能)や咳で押し返す力が弱まることで、お口の中の細菌などが誤って気管に入りやすくなります。その結果、肺炎を起こしてしまうのですね。
嫌な話ですが、日本人の死因を見てみると、肺炎の順位は平成29年段階で「第5位」となっています。肺炎で亡くなる方はかなり多いのです。そこでさらに注目したいのが、平成29年から、肺炎とは別に誤嚥性肺炎がこの順位に加えられていることです。以前から誤嚥性肺炎の話題は色々なところで度々取り上げられていたのですが、死因に新たな項目として追加されたことから、依然としてホットな話題であることが伺えます。

歯医者さんと誤嚥性肺炎の関係性
全身疾患と口腔内疾患の関係は長い間議論されてきたことではあります。特に、米山先生という、口腔ケアの重要性を説かれているとても有名な先生がいらっしゃるのですが、自身の研究で、老人ホームでの積極的な口腔ケアが肺炎の発症率を低下させることを明らかにしています。
この研究からわかるように、誤嚥性肺炎への対応としては、飲み込む力を鍛えることはもちろん、口腔衛生状態の維持管理、口腔機能向上など歯医者が積極的に関わっていくことが重要だ、という考えがずいぶん広まってきました。
一方で、海外では口腔衛生管理と誤嚥性肺炎の関連は、密接ではないとしているレビューもありますが、これからのさらなる研究が待たれますね!
だいぶ真面目に書いてきましたが、いかがでしたでしょうか?誤嚥性肺炎は何も高齢者だけの疾患ではありません。誤嚥は食事中や就寝中などいつでも起こりうることですから、なるべく誤嚥が起こらないようにする事とあわせて、なるべく侵入する細菌の量を減らすことが大事です。上で挙げた口腔衛生状態の維持管理というのは、ずばり正しい歯磨きで口の中をきれいに保つことです!若い方こそ!若いうちからしっかりと汚れを落とせる歯磨きの仕方を身につけて欲しいと願います。
このブログを読んで自分のお口の中が気になった方がいれば是非!ご相談いただければと思います。
読んでいただきありがとうございました。副院長でした!

こんにちは、塩竈市本町の皆川歯科医院の副院長です!
いきなりですが、ブリッジという言葉を聞いたことありますか?例えば歯医者さんで歯が無くなってしまった部分に対して、
「ブリッジにしますか?入れ歯にしますか?インプラントという手段もあります。」
と言われたことなどはないでしょうか?これらの3つは、いずれも歯を失った部分を補うための治療方法のことです。
今回はその中でも、ブリッジについて説明したいと思います。
まずはこちらの画像をご覧ください
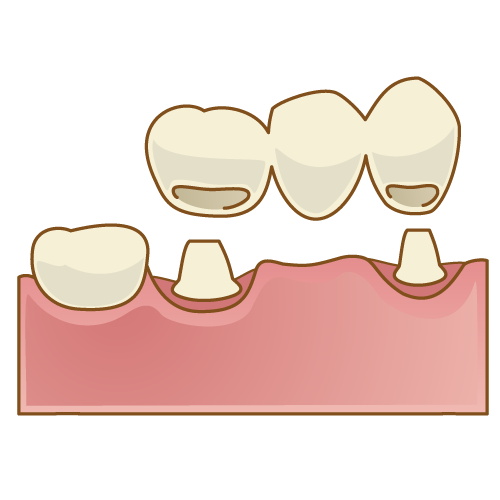
歯がない部分の両隣りの歯を削り、そこを土台に橋渡しをするようにして、失ってしまった歯を含め、3本分の被せ物が装着されようとしていますね。これがブリッジの最も基本的な構造です。ブリッジは土台に対して、接着剤を用いて固定するので、入れ歯のように付けたり外したりをする必要がなく、違和感なく使うことができます。
じゃあ入れ歯よりもブリッジの方が絶対良いじゃん!と思うかもしれませんが、注意すべき点があります。
歯を削る量が大きい
画像を見てわかる通り、土台となる歯をグルッと一周削っていますね。元の歯の形や大きさを考えると、かなりの量を削っていることが分かります。また、ブリッジはそれぞれの土台が、ある程度平行に生えていることを求められるので、土台となる歯の生え方によっては、根っこの治療をしないといけない場合もあります。
削った歯は自然に回復することはありません。もし土台とする歯が、全く何も手をつけていない健康な歯であるとするならば、慎重に考えるべきでしょう。
お手入れが難しくなる
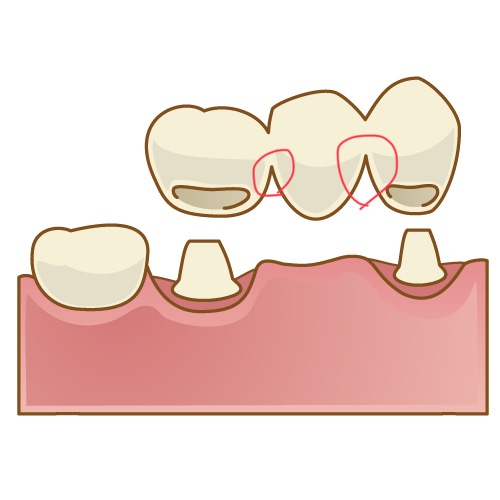
画像の赤く丸をしている所を見てください。ブリッジにした場合、取り外しができないので、この部分のお掃除がとても難しくなります。せっかく綺麗にブリッジを入れたとしても、歯磨きが行き届いていなければ、こういった所から歯周病がひどくなってしまい、最悪の場合抜歯になってしまいます。その点、入れ歯は固定式ではないので、残った歯のお手入れはブリッジほど難しくはありません。
上に書いたように、ブリッジができる場合、しない方がいい場合もしくは出来ない場合というのがあります。もちろんリスクは承知の上で、ブリッジにするという場合もあります。
患者さんのお口の中は一人一人異なりますので、様々な条件を考慮に入れて、治療方針を提示、決定していきます。まずは、それぞれの利点、欠点を担当医に相談してみてください。
歯がなくなってしまう前に皆川歯科医院へ是非ご相談を!
こんにちは、副院長です!
明けましておめでとうございます。本年も皆川歯科医院をよろしくお願い申し上げます!
ブログの更新が滞ってしまいましたが私は元気です。今年はまさに暖冬という感じですね!お正月もそんなに寒さを感じませんでしたし、雪かきも苦労するほど積もりませんでしたね。このままあまり雪が降らないことを祈っています。
ところで最近、色んなところで急に「フレイル」という言葉を目にする事が多くなってきました。ここ数年くらいから見かけてはいましたが、急に去年、一昨年くらいからテレビの健康番組などでも盛んに言われるようになってきましたね!じつはこのフレイル、超高齢化社会となった日本の特徴的な問題であると言えます。
このフレイルというのは、加齢に伴い、筋力や心身の活力が低下した状態のことを言います。もっと具体的に言うと、例えば転びやすくなった、外出が少なくなった、活動的でなくなったというような状態です。似た言葉に、「サルコペニア」というのがありますが、これは運動機能の低下に焦点を当てたものであることに対して、フレイルは、身体的、精神的、社会的な問題までを含むものです。フレイルという病名があるわけではなく、これはあくまでも概念的なものです。ですが、これが加速していくと、転倒や病気の多発、そしてそれによって障害を抱えてしまう、といったことにつながっていきます。

歯医者さんも注目!オーラルフレイル!
先に説明したように、フレイルというのは全身的な機能、気力の低下のことを指します。そこから派生して、お口の機能の低下をあらわすものとして、オーラル(お口の)フレイルという言葉が歯科界でも盛んに取り上げられるようになりました。じつはお口の機能が低下する事で、全身的なフレイルを加速させるというような事が言われています。これはどういう事なのでしょうか?フレイルの進行を簡単に説明してみましょう!
フレイル第1段階:社会性/心のフレイル期
なんとなーく外出する気が起きなくなったり、人との接触が面倒になってきます。この段階で例えば歯が欠けたり抜けたりしても、歯医者行くの面倒だなーそんなに困ってないしいいかなー、なんて言って放置するようになり、自分のお口の健康に対して、だんだんと興味を失っていってしまいます。
フレイル第2段階:栄養面のフレイル期
この段階でオーラルフレイルがガッツリ関係してきます。つまり、食べこぼしが増える、なんかむせる、なんか噛めないものが増えた、なんか舌が回らない。こういったわずかな機能の低下が、だんだんと食欲の低下につながっていきます。ここで、でも歯医者行くの面倒だな、となって放置されてしまうと、全身的な機能の低下へと移ってしまいます。
フレイル第3段階:身体面のフレイル期
食事自体が億劫になると、当然栄養が足りなくなってきます。そうすると、筋力の低下、運動機能の低下、代謝量の低下が起こってきます。また、栄養が足りなくなってくると、当然様々な病気の危険性も増してきますね。
フレイル第4期:重度フレイル期
ここまで進むと嚥下(飲み込む動作)障害、咀嚼(噛む動作)機能不全、運動障害や栄養障害が出現して、要介護状態となってしまいます。
オーラルフレイルを感じたら⁉︎
歯を失ってしまうという事態に陥ったら、まずは歯医者さんに相談し、適切な処置を受ける事が大切です。また、地域などでも口腔機能向上のためのセミナーなどを開いていることもありますので、そういったものを利用するのもいいでしょう。
いかがでしたでしょうか?最初は何気ない違和感から始まるのがフレイルです。自分の体のことを1番よーく知っているのは自分ですから、しっかりと自分で体のサインに気づいてあげることが大切ですね!
高齢者の増加に伴い、フレイルというのがこれから色々なところで騒がれてくると思います。まずは予防を第1に考え、心身ともに健康な日々を過ごしていきましょう!副院長でした!
お口の衰えを感じたら、塩釜市の歯医者、皆川歯科医院まで!
こんにちは!ブログの更新がかなり遅れてしまいましたが副院長は元気です!
とても冬らしい気温になってきました。私はとても寒がりなので、街着としてはおよそオーバースペックなアウトドア用のダウンが手放せません。
今回は、子供の「食べる」についてということで、子供のお口とその機能の発達についてお話ししていこうかと思います。

「食べる」機能の発達
皆さんは普段から何気なく、お口にものを運んで、咀嚼し、飲み込んで食事を楽しんでいることかと思います。この一連の動作は自然に身につくものではなく、成長に応じてステップを踏んでいき、学んでいくことで身につけていきます。おっぱいから離乳食に、離乳食から大人と変わらない食事形態へと、発達に応じた食事を口にしていくことで、徐々に自分のものへとしていきます。
このとき注意したいのは、月齢や年齢というのはあくまでも目安であり、厳密にそれに従うことはない、ということです。

咀嚼機能の発達目安
5〜6ヶ月:哺乳反射というおっぱいを飲むための反射行動が少なくなってきます!スプーンを舌で押し出す動作が少なくなってくるのが目安です。
この時期になると口に入ったものを奥に送り込み、唇を閉じて飲み込む、という大人と同じ動作を覚え始めます。
6〜9ヶ月:乳歯が生え始める時期です。舌と上顎で食べ物をつぶす動きをするようになります。
9〜11ヶ月:上と下の顎が合わさるようになることで、前歯でかじり取る事が出来るようになります!また、かじり取ったものを、舌で左右に送るようになります。それにより舌と上顎で潰せないものを、左右の歯茎で潰す動作も行うようになります。
12〜18ヶ月:だいたいこの頃が離乳の完了期です。この頃になると、乳臼歯(乳歯の奥歯)が生えてきます。そうすると、奥歯で食べ物をすり潰す動作を行えるようになってきますので、この時期から3歳頃に咀嚼機能が発達していきます。
このような感じで食べる機能というのは発達していきます。注意したいのは、これは人種、地域などで差がありますから、人より遅いからといって焦る必要はありません。そして、離乳の時期というのは、歯で噛むというよりも、舌や歯茎を使ってすり潰す動作が多いです。なので極端に硬いものや皮や繊維が残るもの、弾力があるものなどは食べづらいので注意しましょう。
いかがでしたでしょうか?歯医者さんの「食べる機能」の発達という観点から見た、離乳期のお話でした。けっこう珍しいのではないかと思います。色々と子供の食に関して思い悩むことが多いかと思いますが、一貫して子供もかなり小さい時から「食べる」ということを楽しんでいるという事です。ですので、子供と一緒に「食べる」を楽しむのが、食事を通しての子供の成長の助けになりますので、是非とも家族での食卓を囲むということを楽しんでください!副院長でした。
塩釜の小児歯科は皆川歯科医院まで!
12月の外科診療日は12月2日(日)です。お気軽にご相談ください。

こんにちは、副院長です!
コーヒーをそろそろアイスからホットで飲みたくなってきましたね!当院の近くに美術館があるのですが、そこに入っている喫茶室のコーヒーがとても美味しいということで、皆川歯科医院で流行中です。
ところで先日、メールにて
「レントゲン写真は放射線を使っている、と聞いたのですが、体に影響はないのでしょうか?」
というご質問をいただきました。確かに、放射線という言葉に敏感になる方もいらっしゃるかと思います。
ということで、今回は歯医者さんで使うレントゲン写真についてのお話をしていこうかと思います。
レントゲンは安心なのか?
結論から言うと安心です。大人も子供も、おねーさんも安心です。
じつは放射線というものは、自然界に当たり前のように存在していて、普通に生活しているだけで普通に体に浴びています。大気中や土壌に存在していたり、宇宙からくるものもあります。
放射線量の比較を載せてみましょう。ちなみに放射線量はmSv(ミリシーベルト)という単位で表しています。
自然放射線による年間線量(日本平均):2.1mSv
自然放射線による年間線量(世界平均):2.4mSv
航空機旅行(東京⇄ニューヨーク):0.11〜0.16mSv
次に医療現場でのレントゲン撮影での放射線量を見てみましょう。
胸部のレントゲン撮影(1回):0.06mSv
歯科の小さいレントゲン撮影(1回):0.01mSv
パノラマレントゲン撮影(1回):0.03mSv
歯科用C T撮影(1回):0.1mSv
どうでしょうか?普通に生活していて浴びる放射線量に比べると、レントゲン撮影で浴びる放射線量はごくわずかということがわかりますね!
また、撮影は口の周りに限られるので、胎児への影響が少なく、妊婦さんでも安心して撮影を受けられます。
レントゲン検査は必ず受けなければいけないの?
そんなことはありません。いくら「安心です!」といっても、心配される方もいらっしゃるかと思います。なので、どうしても嫌な場合は断ることもできます。
ですが、レントゲンは診断の精度を上げるためには、非常に重要な診査の一つですので、出来れば受けていただきたいのが歯科医師の本音です。
レントゲンで何がわかるの?
口の中を目で見ただけではわからないような、隠れた部分にある虫歯や、歯茎の中の骨の状態、埋まった親知らずなどを確認することができます。見えない部分をレントゲンで確認することで、診断の精度を上げることが出来ます。
ではレントゲンの見方を説明していきましょう!
レントゲンは白と黒の濃淡で患部を表します。
例えば歯、骨、金属の被せ物など、硬くて密度の高いものは白く写り、虫歯や根っこの先の膿の袋、神経、空洞など、柔らかくて密度の低いものは黒く写ります。
これは古いですが私、副院長自身の歯のレントゲン写真です。
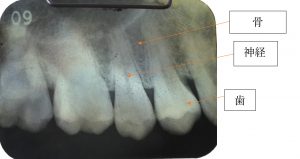
神経がどのくらいの太さがあるのか、骨がどのくらいまで高さがあるのかなどが分りますね。これで虫歯が見つかれば、虫歯がどのくらいの大きさなのか、どのくらいまで削ればいいのかなど、予測を立てて治療に望むことができるというわけです。
いかがでしたでしょうか?レントゲン写真がどういったものか、お分りいただけたでしょうか?直接目で見られない部分を確認できるというのは、歯だけでなく、様々な疾患の治療の際にとても重要となってきます。是非とも怖がらずにレントゲン写真撮影を受けていただきたいと思います。
ここまで読んでいただきありがとうございました、副院長でした!
皆さんこんにちは!先日、寒さに耐えかねて、ついに暖房をつけてフリースを着はじめた副院長です。最近はフリースの前を開けると飼い犬が飛び込んできてくれるので、抱っこしながら一緒にぬくぬくと昼寝をしています。
ところで、皆さんは歯医者さんに行かれたとき、先生やスタッフの方々が、「コンチ」と言っているのを聞いたことはありませんか?これは「根管治療」を略した言い方で、歯の神経の治療もしくは、歯の根っこの治療のことを指します。今回は、この根管治療についてのお話をしていこうかと思います。
根管治療はどういった歯にやる治療なの?
まずこの根管治療のお話をするにあたって、歯の構造を簡単に説明させてください。
とてもわかりやすい絵がありましたので、そちらを使って説明します。
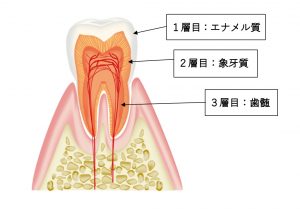
こんな感じの3層構造になっています。
そして、この3層目の歯髄のある空間を「根管」と言います。この歯髄は虫歯の痛みや、歯を削ったときの痛みを感じる部分で、神経や血管が詰まっています。
例えば、この歯髄が虫歯など何らかの理由で口の中に大きく露出したり、感染を起こしたりなどして、これを残しておくと歯として正常な機能を果たせなくなってしまう場合に、歯髄や根管内に感染した細菌を取り除く治療を行ないます。この治療を総称して「根管治療」と言います。
根管治療ってどうやるの?
これも絵で説明しましょう。
1.まず何らかの理由で、歯髄が感染してしまった歯があるとします。
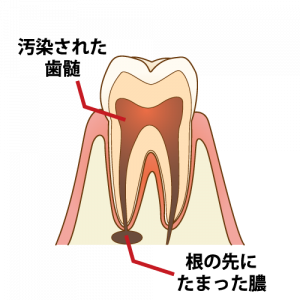 感染を長い間放置していると、根っこの先に炎症が起こり膿の袋が作られます。こうなると、膿の袋が周りを圧迫して激しい痛みが出てきます。
感染を長い間放置していると、根っこの先に炎症が起こり膿の袋が作られます。こうなると、膿の袋が周りを圧迫して激しい痛みが出てきます。
2.歯を削って膿の出る通路と、治療のための通路を作ります。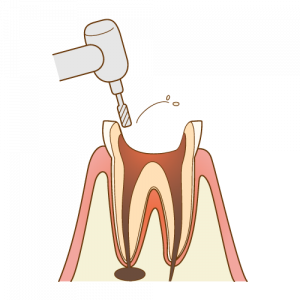
3.削った穴から、ファイルという根管治療用の器具を入れて、感染を起こした歯の内側を少しずつ削っていきます。この操作を、感染した部分を除去し、炎症が治まるまで繰り返します。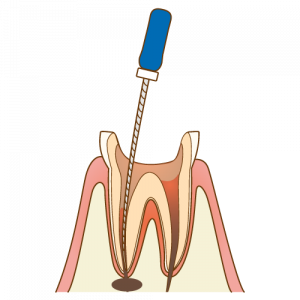 4.感染した部分を除去し、先端の炎症が治まったら、取り除いた歯髄の代わりにゴムに似た材料を詰めます。
4.感染した部分を除去し、先端の炎症が治まったら、取り除いた歯髄の代わりにゴムに似た材料を詰めます。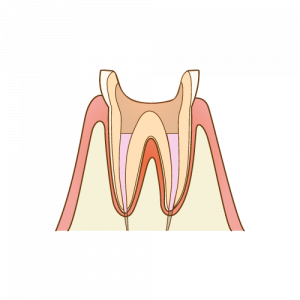
ここまでが根管治療の一連の流れです。この後、土台を作り、被せ物の型をとります。
いかがでしたでしょうか?根っこの治療がどういったものなのか、お分りいただけたでしょうか?
実は歯の根管は図のようにまっすぐな管ではなく、曲がっていたり、枝分かれしていたりするため、 治療がとても難しくなることがあります。また、さまざまな原因で、一度症状が治まっても再発する場合もあります。これまでの報告では根っこの先に炎症のある歯の根管治療の成功率は、60~80%程度とされています。そのため、根管治療中に抜歯となることもありますので、治療の際には主治医とよく相談してください。
ここまで読んでいただき、ありがとうございました。副院長でした!
塩竈市の根管治療は皆川歯科医院まで!
みなさんこんにちは!副院長です。急に寒くなってきましたが体調を崩されたりしていないでしょうか?咳がひどい風邪が私の周りでは流行っているようですので、気をつけてください。
ところでみなさん、歯医者さんに通っていて、今日の虫歯は削って詰めて1回でおしまいなんだな、とか、今日の虫歯は型を取って2回に分けて治すんだな、とか思ったことありませんか?すべての虫歯治療が1回で終わったらとーっても簡単で良いですよね。なので今日は虫歯の治療の仕方についてお話していこうと思います。
![]()
虫歯治療に使う材料の違い
現在、虫歯の治療で使われている材料の簡単な分類は
・金属
・コンポジットレジン(樹脂)
・セラミック
こんな感じです。さらに、それぞれの特徴を簡単にまとめると
・金属・・・硬い、強い、見た目悪い
・コンポジットレジン(樹脂)・・・柔らかい、削れやすい、見た目そこそこ
・セラミック・・・硬い、もろい、見た目いい
こんなところでしょうか。金属は見た目の悪さを除けば、耐久性は申し分ありません。レジンは柔らかいので、瞬間的な衝撃に対してはそれを吸収する作用がありますが、ゴシゴシとやられると削れてしまいます。セラミックは硬いので削れることはめったにありませんが、瞬間的な衝撃にはあまり強くありません。プラスチックのお椀は、落としても割れにくいですが、瀬戸物のお椀は割れてしまいますよね?レジンとセラミックの違いはそんな感じと思ってください。
この中で、金属とセラミックは型をとって、次回来院時にセットというのが一般的です。
型をとるのととらないの、何が違うの?
使う材料や治療する場所など、考えるべき要素はたくさんありますが、簡単に言うと、歯のもともとの形をどの程度損なうのかどうか、で決めます。被せ物のように全体を大きく削る場合はもちろん型をとって治療をします。では詰め物の場合はどうでしょう?絵を使って、いくつか例を説明してみましょう。ちなみに絵は私が描きました。
例1)
削った穴の周りにしっかりと自分の歯が残っている場合
 これは最も安心してレジンを使用できる例です。削ったその場で詰めるので、一回の来院で終えることが出来ます。
これは最も安心してレジンを使用できる例です。削ったその場で詰めるので、一回の来院で終えることが出来ます。
例2)
隣の歯と接している部分を削った場合
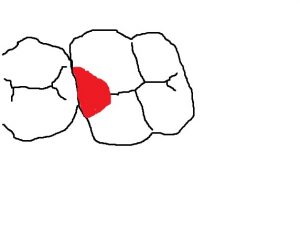 これもレジンを使用して修復することが多いです。場合によっては型をとって修復することもあります。
これもレジンを使用して修復することが多いです。場合によっては型をとって修復することもあります。
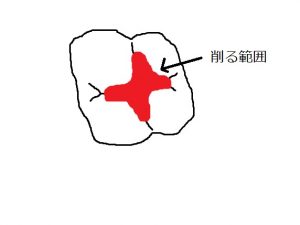
例3)
削る範囲が大きく、詰め物で覆う範囲が大きくなる場合 このように、大きく削る症例では型をとって修復します。ここまで大きくなると、お口の中で操作するレジンでは元の形を再現するのがとても難しく、段差や隙間を作ってしまって、逆に虫歯の出来やすい形になってしまう恐れがあります。
このように、大きく削る症例では型をとって修復します。ここまで大きくなると、お口の中で操作するレジンでは元の形を再現するのがとても難しく、段差や隙間を作ってしまって、逆に虫歯の出来やすい形になってしまう恐れがあります。
と、こんな感じです。いかがでしたでしょう、参考になりましたでしょうか?ここで説明した例は、あくまでも当院での基準のひとつですから、すべての医院さんでこれが当てはまるわけではありませんので注意してくださいね!
虫歯治療一つとっても、それぞれの歯医者さんの特徴というのがありますので、担当の先生とよく相談して納得のいく治療を受けましょう!そして、私たち歯科医師の仕事が患者さんの人生の一助となれば幸いです。
ご質問がありましたら、トップページのメールフォームをどうぞご利用ください!
読んでいただきありがとうございました、副院長でした!
塩竃市の虫歯治療は皆川歯科医院まで!